
Ca lâm sàng: Vỡ vách liên thất sớm sau nhồi máu cơ tim
Ca lâm sàng
Bệnh nhân nam 59 tuổi, tiền sử hút thuốc lá 40 gói.năm, nhập viện vì đau ngực sau xương ức kéo dài 3 ngày kèm vã mồ hôi và khó thở, sau đó xuất hiện sốt và mệt nhiều. Khi vào viện, bệnh nhân tỉnh, tiếp xúc được nhưng có biểu hiện suy tim và giảm tưới máu ngoại vi: huyết áp 100/70 mmHg, mạch 115 lần/phút, SpO₂ 94% khí phòng, chi mát, khó thở phải nằm đầu cao. Lượng nước tiểu ghi nhận 350 ml trong 6 giờ. Phổi có ran ẩm hai đáy. Nghe tim xuất hiện tiếng thổi tâm thu 4/6 cạnh ức trái khoang liên sườn II-III, gợi ý biến chứng cơ học sau nhồi máu.
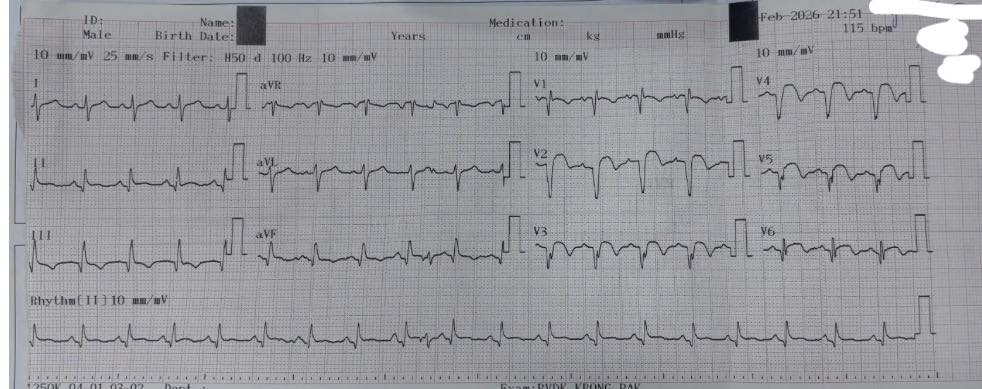
Điện tim cho thấy sóng Q hoại tử và ST chênh lên V1- V6 phù hợp với nhồi máu cơ tim ST chênh lên thành trước rộng. Troponin tăng cao, ProBNP tăng rõ. Siêu âm tim ghi nhận EF 45%, giảm động nặng vùng mỏm và vách liên thất, đồng thời phát hiện lỗ thông phần mỏm vách liên thất với shunt trái - phải.
Chẩn đoán xác định: nhồi máu cơ tim trước rộng ngày thứ 3 biến chứng vỡ vách liên thất (ventricular septal rupture - VSR), suy tim Killip II, theo dõi sốc tim, kèm viêm phổi và tổn thương thận - gan do suy bơm.

Bàn luận
Ý nghĩa và mức độ nghiêm trọng của biến chứng
Vỡ vách liên thất là một trong ba biến chứng cơ học chính của nhồi máu cơ tim (bên cạnh vỡ thành tự do thất trái và đứt cơ nhú). Trong kỷ nguyên tái tưới máu hiện đại, tỷ lệ xuất hiện VSR đã giảm đáng kể, còn khoảng 0,17-0,31% tổng số ca nhồi máu cơ tim. Tuy nhiên, đây vẫn là biến chứng có tiên lượng rất nặng.
Nếu không được sửa chữa cơ học, tỷ lệ tử vong có thể lên tới 90% trong vòng vài tuần do suy tim tiến triển và sốc tim. Ngay cả khi được can thiệp, tử vong nội viện vẫn dao động 40-60% theo các đăng ký lớn. VSR thường xảy ra trong vòng 3-5 ngày sau nhồi máu, đúng vào giai đoạn mô cơ tim hoại tử bị tiêu hủy mạnh, cấu trúc cơ tim trở nên mềm và dễ rách. Bệnh nhân hiện tại xuất hiện biến chứng vào ngày thứ 3 - thời điểm nguy cơ cao nhất về mặt sinh lý bệnh.
Đánh giá huyết động và nguy cơ sốc tim
Tại thời điểm nhập viện, bệnh nhân có huyết áp giới hạn thấp (100 mmHg), nhịp nhanh 115 lần/phút, chi mát, sung huyết phổi và dấu hiệu suy chức năng cơ quan đích (thiểu niệu tương đối, rối loạn chức năng gan - thận sớm). Đây là biểu hiện của giảm cung lượng tim và giảm tưới máu hệ thống.
Trong bối cảnh VSR, khoảng 50-60% bệnh nhân sẽ tiến triển thành sốc tim. Khi sốc tim xuất hiện, tỷ lệ tử vong có thể vượt quá 70-80%, đặc biệt nếu không được hỗ trợ tuần hoàn và phẫu thuật kịp thời. Như vậy, bệnh nhân này đang ở giai đoạn tiền sốc hoặc sốc tim đang hình thành. Mục tiêu điều trị trước mắt là ngăn chặn tiến triển sang sốc tim trơ và suy đa cơ quan.
Thời điểm phẫu thuật: yếu tố quyết định tiên lượng
Phẫu thuật là phương pháp điều trị triệt để duy nhất cho VSR. Tuy nhiên, thời điểm phẫu thuật ảnh hưởng trực tiếp đến tử vong.
Dữ liệu cho thấy:
Phẫu thuật trong 7 ngày đầu sau nhồi máu: tử vong 40-54%, một số nghiên cứu ghi nhận >60%.
Phẫu thuật sau ngày thứ 7: tử vong giảm còn khoảng 18-25%.
Phẫu thuật sau 4-6 tuần: mô xơ hóa hoàn chỉnh, nguy cơ kỹ thuật thấp nhất, nhưng chỉ khoảng 5-10% bệnh nhân đủ ổn định để chờ đến thời điểm này.
Nguyên nhân tử vong cao khi mổ sớm là do mô cơ tim còn hoại tử, mềm, không giữ được mũi khâu, nguy cơ bục mảnh vá và tồn lưu shunt cao. Vì vậy, chiến lược hiện đại không phải là “mổ càng sớm càng tốt”, mà là “mổ ở thời điểm muộn nhất có thể trong khi vẫn duy trì được ổn định huyết động”.
Tuy nhiên, nếu bệnh nhân rơi vào sốc tim trơ hoặc suy đa cơ quan tiến triển không kiểm soát được, phẫu thuật cấp cứu vẫn là cơ hội sống còn duy nhất dù nguy cơ tử vong rất cao.
Vai trò trung tâm của hỗ trợ tuần hoàn cơ học (MCS)
Hỗ trợ tuần hoàn cơ học hiện là nền tảng của chiến lược điều trị VSR hiện đại.
Bóng đối xung động mạch chủ (IABP) giúp:
- Giảm hậu tải thất trái.
- Giảm lưu lượng shunt trái - phải.
- Tăng cung lượng tim.
- Cải thiện tưới máu mạch vành và cơ quan đích.
Tại các trung tâm chuyên sâu, khoảng 60-80% bệnh nhân VSR được đặt MCS trước phẫu thuật. Nếu IABP không đủ duy trì huyết động, VA-ECMO có thể được cân nhắc ở bệnh nhân sốc tim nặng.
MCS đóng vai trò “cầu nối” giúp bệnh nhân vượt qua giai đoạn nguy cơ cao trong tuần đầu, từ đó giảm đáng kể tử vong phẫu thuật khi trì hoãn được qua mốc 7 ngày.
Lựa chọn phương pháp sửa chữa
Hiện có hai phương pháp chính: phẫu thuật và đóng qua ống thông.
Phẫu thuật vẫn là tiêu chuẩn điều trị, đặc biệt với lỗ thủng lớn hoặc giải phẫu phức tạp. Tử vong nội viện trong các đăng ký quốc gia khoảng 44%. Phẫu thuật cũng cho phép kết hợp bắc cầu mạch vành khi cần.
Đóng qua da có thể áp dụng cho lỗ nhỏ (<15 mm), hình thái đơn giản, có gờ bám chắc, hoặc ở bệnh nhân nguy cơ phẫu thuật rất cao. Tuy nhiên, tử vong nội viện vẫn khoảng 50-55% và cao hơn nếu thực hiện trong giai đoạn mô còn mềm. Kết quả tốt hơn khi thực hiện ở giai đoạn bán cấp (>2-3 tuần).
Trong trường hợp này, bệnh nhân 59 tuổi, chưa quá cao tuổi, không có chống chỉ định phẫu thuật rõ ràng và đang ở giai đoạn sớm. Do đó, chiến lược hợp lý là hỗ trợ tuần hoàn để trì hoãn, sau đó phẫu thuật sửa chữa triệt để.
Chiến lược tái thông mạch vành
Khoảng 50-70% bệnh nhân VSR có bệnh nhiều thân mạch vành. Chụp mạch vành trước mổ là cần thiết nếu huyết động cho phép.
PCI vào động mạch thủ phạm thường không cải thiện tiên lượng vì vùng cơ tim liên quan đến VSR thường đã hoại tử hoàn toàn, đồng thời yêu cầu sử dụng kháng tiểu cầu kép làm tăng nguy cơ chảy máu và trì hoãn phẫu thuật.
Phẫu thuật bắc cầu mạch vành đồng thời, đặc biệt cho các nhánh không thủ phạm có hẹp nặng, được khuyến cáo nhằm bảo vệ phần cơ tim còn sống và cải thiện tiên lượng dài hạn.
Kết luận
Đây là trường hợp nhồi máu cơ tim trước rộng ngày thứ 3 biến chứng vỡ vách liên thất - một biến chứng hiếm (≈0,2%) nhưng có tử vong rất cao: >90% nếu không sửa chữa và 40-60% dù đã phẫu thuật.
Chiến lược điều trị tối ưu bao gồm:
1. Hồi sức tích cực và triển khai hỗ trợ tuần hoàn cơ học sớm.
2. Trì hoãn phẫu thuật qua mốc 7 ngày nếu huyết động cho phép nhằm giảm tử vong từ khoảng 50% xuống còn khoảng 20%.
3. Phẫu thuật cấp cứu nếu xuất hiện sốc tim trơ hoặc suy đa cơ quan tiến triển.
4. Kết hợp đánh giá và bắc cầu mạch vành đồng thời khi cần.
Ca bệnh minh họa rõ sự cân bằng tinh tế giữa nguy cơ mổ sớm và nguy cơ chờ đợi, đồng thời nhấn mạnh vai trò trung tâm của hỗ trợ tuần hoàn cơ học trong cải thiện tiên lượng sống còn của bệnh nhân VSR hậu nhồi máu cơ tim.









